Dr. Marco Alarcón Palacios.
Unos tejidos blandos periimplantarios saludables y óptimos se han convertido en condición necesaria para el éxito del tratamiento con implantes dentales siendo en la actualidad ya una condición que mejora los resultados funcionales y estéticos de los pacientes con rehabilitaciones implanto soportadas (1). Recientemente se ha definido el término de fenotipo periimplantar el cual está compuesto de: grosor gingival, ancho de tejido queratinizado, altura de tejido supracrestal y grosor del hueso periimplantar. (2)
Se ha evidenciado que un ancho menor a 2mm de tejido queratinizado conlleva a acumulación de placa, sangrado al sondaje, pérdida ósea y recesión de la mucosa o exposición de roscas (3). Asimismo, se ha evidenciado, que implantes colocados con tejidos periimplantarios gruesos presentan menos pérdida ósea al corto tiempo (4). Diversos consensos, recomiendan al menos dos mm de grosor de tejido blando, así como una altura de 3mm de tejido queratinizado para predecir resultados satisfactorios en rehabilitaciones implantosoportadas (5,6 ).
La recomendación clínica que se concluye, a partir de estos resultados, es medir el grosor del tejido blando previo a la colocación de implantes y utilizar injertos de tejido blando para minimizar la pérdida ósea cuando nos encontremos frente a situaciones de deficiencia de tejidos.
Diagnóstico de la Cantidad de Tejido Queratinizado
Es importante que luego de complementar una anamnesis exhaustiva se realice la evaluación clínica de la zona edéntula a rehabilitar midiendo la cantidad de tejido blando. Una manera objetiva y cuantificable es medirlo mediante una sonda periodontal. Asimismo, se deberá medir también el grosor de tejido queratinizado mediante la evaluación clínica de la traslucidez de la sonda o a través de la encía. Para ello se puede aplicar un poco de anestesia en la zona.
Técnicas de Aumento de Tejido Queratinizado
El injerto gingival libre (IGL) ha demostrado ser una técnica predecible para el aumento de tejido queratinizado alrededor de los dientes e implantes. El injerto gingival libre es un tejido epitelial queratinizado acompañado de tejido conectivo que se desprende de un sitio donador, generalmente el paladar o la zona de la tuberosidad, para ser llevado a la zona que carece de este tejido: un reborde edéntulo o alrededor de dientes o implantes. Miller en 1982 lo aplicó para cobertura radicular (7) e introdujo, en 1985, una clasificación de recesiones (8) para ser tratadas con esta técnica, la cual durante mucho tiempo ha sido considerada como el gold standard para el aumento de encía queratinizada alrededor de dientes. En los últimos años la técnica ha sido aplicada en implantes dentales con resultados favorables y predecibles.
Caso Clínico 1:
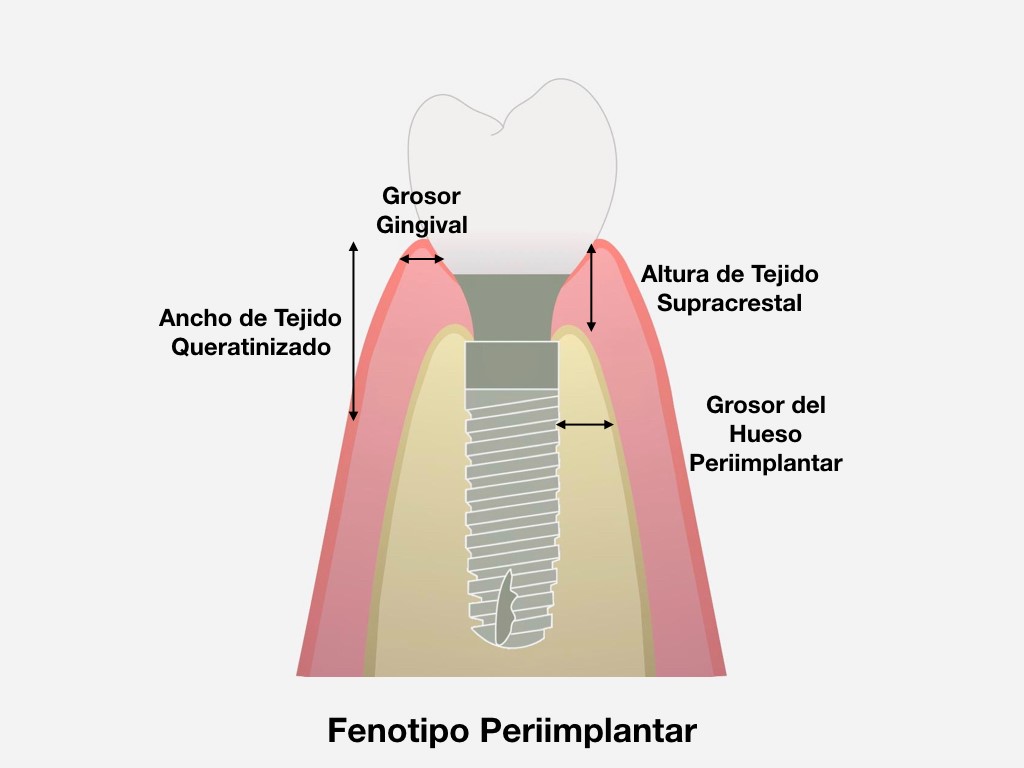
Aumento de tejido queratinizado mediante injerto gingival libre en implantes.
A: Ausencia de tejido queratinizado alrededor de implantes.
B: Colgajo a espesor parcial que ha sido desplazado apicalmente.
C: Injerto gingival epitelial sobre la zona de los dos implantes.
D: Se observa amplia cantidad de tejido queratinizado alrededor de los implantes a los 3 meses post-operatorios.
Técnica de Injerto Conectivo para el Aumento del Grosor Gingival
Este tipo de injertos presenta una gran predictibilidad, ya sea tomando una porción de él, de acuerdo a la necesidad o mediante un injerto pediculado desplazado hacia la zona receptora. El grado de morbilidad del injerto es mucho menor que la técnica de injerto gingival epitelial, tanto a nivel de la zona donadora, donde habrá una cicatrización por primera intención, así como a nivel de la zona receptora, donde la cicatrización es más viable por ser cubierta por el colgajo.
Se podrá indicar un injerto de tejido conectivo cuando haya necesidad de ganar en ancho y altura de tejido blando. Asimismo, se debe considerar la alternativa del injerto bilaminar, el cual contiene parte de tejido conectivo y epitelial; con este logramos aumentar volumen y mejorar la cantidad de tejido queratinizado. Finalmente es necesario destacar que la matriz dérmica acelular y la matriz de colágeno surgen como alternativas cuando no es factible tomar tejido del mismo paciente (1-4).
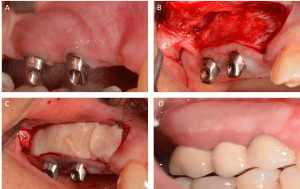
Caso Clínico 2: Aumento de reborde con injerto de tejido conectivo tipo roll.
A: Se evidencia una gran depression con deficiencia de tejidos en horizontal y vertical.
B: Se realiza un injerto pedicuado del tipo roll con el objetivo de aumentar ancho y altura.
C: Se sutura el injerto hacia vestibular del colgajo.
D: Tejidos blandos estables y firmes.
Recomendaciones Clínicas
- Evaluar clínicamente grosor , ancho y altura de los tejidos blandos periimplantarios durante la fase de diagnóstico previa a la colocación de los implantes.
- El momento ideal, desde el punto de vista biológico, para el aumento de tejidos blandos es el previo a la colocación de implantes, porque favorece la cicatrización. Otras opciones, considerando las necesidades del paciente, es hacerlo durante la colocación de implante o durante la colocación de los cicatrizadores.
- La alternativa ideal para aumentar el de tejido queratinizado es el colgajo desplazado apical más injerto de tejido gingival epitelial. Las zonas donadoras por excelencia son el paladar y la tuberosidad.
- El injerto de tejido conectivo y la matriz dérmica acelular son buenas opciones para ganar grosor de tejidos periimplantarios
Referencias
1. Tavelli L, Barootchi S, Avila-Ortiz G, Urban I, Giannobile WV, Wang HL. Peri-implant soft tissue phenotype modification and its impact on peri-implant health: A systematic review and network meta-analysis [published online ahead of print, 2020 Jul 25]. J Periodontol. 2020;10.1002/JPER.19-0716. doi:10.1002/JPER.19-0716
2. Avila-Ortiz G, Gonzalez-Martin O, Couso-Queiruga E, Wang HL. The peri-implant phenotype. J Periodontol. 2020;91(3):283-288. doi:10.1002/JPER.19-0566
3. Lin GH, Chan HL, Wang HL. The significance of keratinized mucosa on implant health: a systematic review. J Periodontol. 2013 Dec; 84(12):1755-67. doi:10.1902/jop.2013.120688
4. Suárez López Del Amo F, Lin GH, Monje A, Galindo Moreno P, Wang HL. Influence of Soft Tissue Thickness on Peri-Implant Marginal Bone Loss: A Systematic Review and Meta-Analysis. J Periodontol. 2016 Jun; 87(6):690-9.
5. Levine RA, Huynh-Ba G, Cochran DL. Soft tissue augmentation procedures for mucogingival defects in esthetic sites. Int J Oral Maxillofac Implants. 2014; 29 Suppl: 155-85.
6. Giannobile WV, Jung RE, Schwarz F; Groups of the 2nd Osteology Foundation Consensus Meeting. Evidence-based knowledge on the aesthetics and maintenance of peri-implant soft tissues: Osteology Foundation Consensus Report Part 1-Effects of soft tissue augmentation procedures on the maintenance of peri-implant soft tissue health. Clin Oral Implants Res. 2018;29 Suppl 15:7-10. doi:10.1111/clr.13110
7. Miller PD Jr. Root coverage using a free soft tissue autograft following citric acid application. Part 1: Technique. Int J Periodontics Restorative Dent. 1982.
8. Miller PD Jr. A classification of marginal tissue recession. Int J Periodontics Restorative Dent. 1985; 5(2):8-13.
Dr. Marco Alarcón Palacios

- Especialista, Magister con mención en Periodoncia y Doctorado en Estomatología en la Universidad Peruana Cayetano Heredia (UPCH).
- Docente de la Especialidad de Periodoncia e Implantología Oral UPCH.
- Coordinador de la Maestría en Periodoncia de la UPCH.
- Autor de publicaciones científicas.
- Editor del Libro: “Manejo de las Patologías y Complicaciones Periimplantarias”
Instagram: