MB2: localizando el conducto radicular más famoso y temido

POR LA DRA. ANA KARINA COURT PINTO
El tratamiento endodóntico en dientes multirradiculares es uno de los procedimientos que más causa temor entre los odontólogos. En la actualidad, sabemos que el sistema de conductos radiculares es complejo en todos los dientes. Sin embargo, las posibilidades de enfrentarse a un diente que tiene más de una raíz resulta un reto para muchos clínicos.
Uno de los dientes que mayor nivel de complejidad presenta en su anatomía es el primer molar superior. Este diente es conocido no solo por su mayor volumen, sino también por la variabilidad anatómica que presenta, especialmente en la raíz mesiovestibular, donde se encuentra el famoso MB2.
La prevalencia del conducto MB2 varía de acuerdo con el sexo del paciente, la región geográfica y la técnica utilizada para su. Puede apreciarse entre el 48% y el 97,6% de los primeros molares superiores1, lo que significa que está presente con una considerable frecuencia y, por ello, debe ser buscado y tratado.
Se ha reportado un porcentaje de fracasos entre 44% y 78% de los casos en los que el MB2 no es localizado2. Cuando un conducto no es tratado, aumenta en 4,38 las probabilidades de tener una lesión asociada3. De forma consistente con estos hallazgos, un estudio retrospectivo encontró que el riesgo de periodontitis apical era 5,5 veces mayor cuando el MB2 no era localizado4.
La principal razón por la que este conducto no es tratado es debido a su difícil localización. No suele observarse a simple vista, a diferencia de los otros conductos (con sus excepciones).
Todo esto destaca la importancia de conocer y manejar bien las herramientas que nos ayudarán a ubicarlo. Por eso, hoy abordaremos las distintas técnicas utilizadas para ubicar con precisión este conducto tan temido.
Existen diversos pasos clínicos que pueden ayudar al profesional a localizar este conducto, entre ellos, la magnificación, las puntas de ultrasonido y la tomografía computarizada de haz cónico5. Describamos cada una de ellas.
1. Características del piso pulpar y uso de magnificación:
Para poder localizar el MB2, la primera recomendación es familiarizarse con el aspecto del piso de la cámara pulpar, revisar los estudios que describen su posible ubicación y usar magnificación.
El aspecto del piso de la cámara pulpar, la diferencia del mismo con respecto a las paredes y la ubicación de los conductos principales son útiles para localizar el MB2. Para ubicar la entrada de los conductos radiculares en general, es importante guiarse por la diferencia de color entre el piso de la cámara y las paredes. Además, orientarse con las líneas de desarrollo radicular es indispensable, ya que los conductos suelen estar al final de las mismas6.
Generalmente, el conducto MB2 está ubicado en la línea de desarrollo radicular entre el mesiovestibular (MB1) y el conducto palatino. Para localizarlo, se recomienda trazar dos líneas imaginarias: la primera une la entrada de los conductos MB1 y palatino, y la segunda va desde el distovestibular (DB) hasta esta línea inicial7. En la mayoría de los casos, el MB2 se localiza en este punto de unión, a unos milímetros de distancia (en sentido mesial) del MB1 (ver figura 1). En estudios con tomografía computarizada de haz cónico, se encontró que el MB2 se ubicaba, con frecuencia, a 1,03 ± 0,32 mm de la primera línea trazada. Otro hallazgo importante de esa investigación es que la distancia entre la entrada de los dos conductos era, en promedio, de 2,06 ± 0,52 mm, aspecto que resulta valioso para localizar la entrada del MB28.
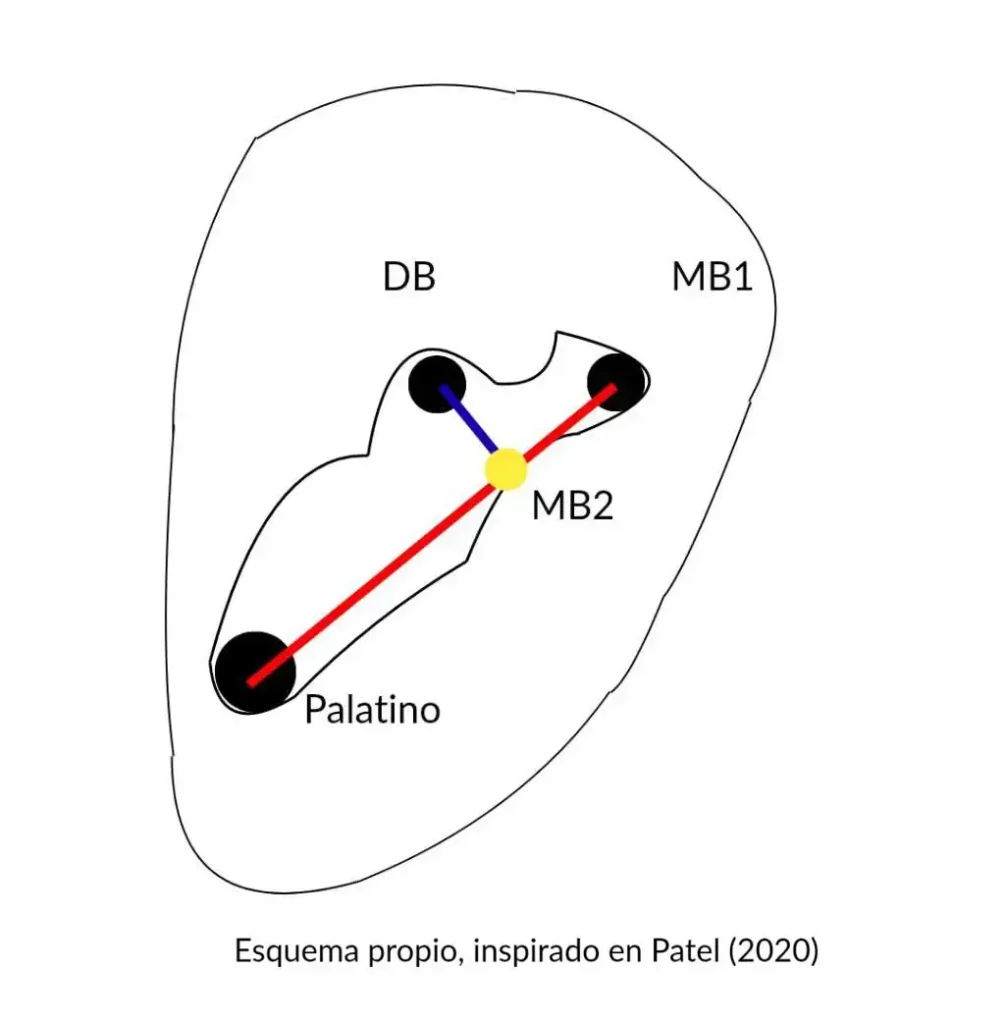
Fig. 1. Vista de los conductos obturados en el 1.6, en una radiografía periapical
Es relevante añadir que, en algunos casos, el MB2 puede localizarse más próximo al conducto palatino o dentro del propio MB1.
Toda esta tarea es, evidentemente, mucho más sencilla bajo magnificación. El uso del microscopio operatorio aumenta el porcentaje de localización del conducto MB2 de 26,67% a 77,78%9. Asimismo, contar con el instrumental adecuado es fundamental; se recomienda disponer de un explorador endodóntico DG16 bien afilado para realizar esta búsqueda.
2. Uso de ultrasonido:
La presencia de calcificaciones que ocultan la entrada del MB2 es frecuente, especialmente en pacientes de edad avanzada. Por ello, es necesario el uso de ultrasonido para la localización de este conducto. Las puntas de ultrasonido permiten remover la calcificación sin causar un desgaste excesivo; aun así, es necesario usarlas con precaución y con un buen conocimiento anatómico de la cámara pulpar para evitar perforaciones. Las puntas de ultrasonido usadas con este fin son las diamantadas5,7.
3. Radiografías periapicales:
La radiografía periapical es la técnica estándar de evaluación endodóntica. Es la radiografía que nos permite valorar la estructura dentaria y los tejidos circundantes al inicio del tratamiento para poder diagnosticar, tratar y hacer seguimiento. No obstante, es bien sabido que tiene sus limitaciones. La visualización en dos dimensiones de una estructura tridimensional, la superposición de imágenes de otras estructuras anatómicas, entre otros factores, impide que obtengamos toda la información necesaria en muchos de los casos a tratar.
La raíz del molar superior es más delgada en sentido mesiodistal y más ancha en sentido vestíbulolingual. En cualquier diente, los conductos que se encuentran alineados en el plano vestíbulolingual no pueden distinguirse radiográficamente. En el caso de la raíz mesiovestibular del primer molar superior, los conductos MB1 y MB2 suelen estar ubicados muy cercanos entre sí, lo que hace la visualización aún más difícil10. A esto debe añadirse el reducido diámetro que, con frecuencia, tiene el MB2, lo que ocasiona que presente poco contraste radiográfico respecto a los tejidos adyacentes. Por ello, la radiografía periapical no es la más adecuada para su localización.
4. Tomografía Computarizada de Haz Cónico
El uso de la tomografía computarizada de haz cónico se ha incrementado exponencialmente en los últimos años. La ventaja que brinda esta técnica, al superar las limitaciones de la radiografía periapical, es ampliamente reconocida. Ahora bien, es necesario resaltar que la visualización del conducto MB2 en la imagen tomográfica no está garantizada. Diversos factores influyen en la posibilidad de identificarlo correctamente, entre ellos el tamaño del vóxel, la calidad del equipo y la experiencia del operador.
Un estudio reciente evaluó el tamaño del vóxel y el uso de filtros para la detección del conducto MB2. Encontraron que un tamaño de vóxel más pequeño aumentaba la precisión en la localización del conducto, mientras que los filtros no aportaban ningún beneficio11.
Una revisión sistemática reportó que la TCHC tiene una sensibilidad del 94 % en la detección de segundos conductos (entre ellos, el MB2). Esto confirma el valor que aporta el uso de la TCHC en la evaluación de primeros molares superiores; sin embargo, aclaran que los resultados varían de acuerdo con la población estudiada, el tipo de diente y las variaciones anatómicas propias de cada grupo dentario, por lo que sugieren ampliar esta investigación12.
Es necesario resaltar que diversos estudios han demostrado que, en ocasiones, el MB2 puede ser localizado clínicamente, incluso si no es visible en la imagen de la tomografía7. La TCHC brinda información anatómica adicional que puede mejorar la detección de conductos en la raíz mesiovestibular de los molares superiores, así como prevenir el desgaste excesivo de estructura dentaria o errores iatrogénicos como consecuencia de la búsqueda de conductos en localizaciones erradas o inexistentes. El valor de la tomografía no solo está en mostrar el conducto de forma directa, sino en toda la información anatómica que aporta para localizarlo de forma exitosa (Fig. 2).
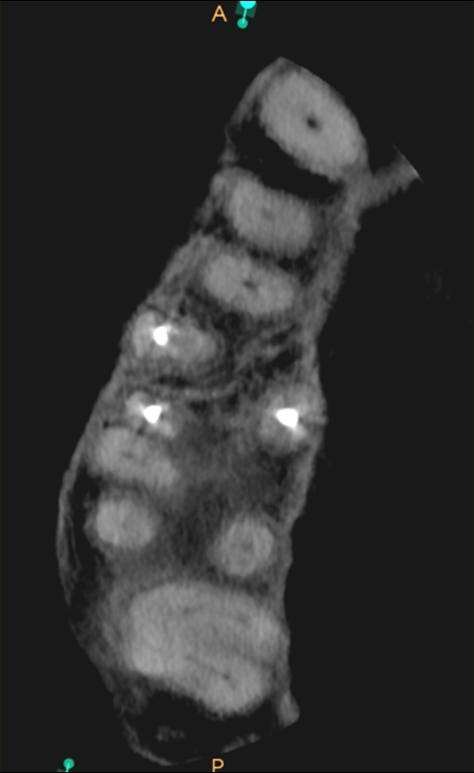
Fig 2. Imagen axial del diente 16 que muestra un conducto obturado en la raíz mesiovestibular.
Su posición anatómica sugiere la presencia del MB2
Otra herramienta que comienza a abrirse paso es el uso de la inteligencia artificial en el análisis e interpretación de imágenes tomográficas, lo que representa un apoyo adicional al clínico en la práctica diaria.
El objetivo del tratamiento endodóntico es prevenir o tratar la periodontitis apical. Para lograrlo, debemos tener el conocimiento necesario, las herramientas adecuadas y mucha paciencia. Con todo este arsenal, localizar cualquier conducto, incluido el MB2, es completamente posible. En caso de no contar con estas condiciones, la mejor opción es derivar a un especialista capacitado y equipado, para así garantizar el éxito del tratamiento.
Referencias bibliográficas:
- Martins JNR, Alkhawas MBAM, Altaki Z, Bellardini G, Berti L, Boveda C, Chaniotis A, Flynn D, Gonzalez JA, Kottoor J, Marques MS, Monroe A, Ounsi HF, Parashos P, Plotino G, Ragnarsson MF, Aguilar RR, Santiago F, Seedat HC, Vargas W, von Zuben M, Zhang Y, Gu Y, Ginjeira A. «Worldwide analyses of maxillary first molar second mesiobuccal prevalence: a multicenter cone‑beam computed tomographic study». J Endod. 2018 Nov;44(11):1641–9.e1. doi: 10.1016/j.joen.2018.07.027.
- Diaconu CT, Diaconu AE, Tuculina MJ, Diaconu OA, Voinea-Georgescu R, Munteanu MC, Gheorghiță LM, Cumpătă CN, Dimitriu B, Raescu M, Gheorghiță M. «Prevalence and anatomical particularities of the second mesiobuccal canal of the permanent upper first molar in the Romanian population in a clinical environment using cone beam computed tomographic imaging: in vivo study». Rom J Oral Rehabil. 2023 Jul–Sep;15(3):411–23.
- Karabucak B, Bunes A, Chehoud C, Kohli MR, Setzer F. «Prevalence of apical periodontitis in endodontically treated premolars and molars with untreated canal: a cone-beam computed tomography study». J Endod 2016; 42(4): 538–41.
- Colakoglu G, Kaya Buyukbayram I, Elcin MA, Garip Berker Y, Ercalik Yalcinkaya S. «Association between second mesiobuccal canal and apical periodontitis in retrospective cone‑beam computed tomographic images». Aust Endod J. 2023 Apr;49(1):20‑26. doi:10.1111/aej.12672.
- Coelho MS, Lacerda MFLS, Silva MHC, Rios MA. «Locating the second mesiobuccal canal in maxillary molars: challenges and solutions». Clin Cosmet Investig Dent. 2018;10:195–202. doi: 10.2147/CCIDE.S154641.
- Krasner P, Rankow HJ. «Anatomy of the pulp‑chamber floor: application of the laws of centrality, concentricity, and CEJ in endodontic access». J Endod. 2004 Jan;30(1):5–16. doi: 10.1097/00004770-200401000-00002.
- Patel K. «Management of the MB2». Int Dent Afr Ed. 2020;10(6):46–54.
- Zhuk R., Taylor S., Johnson J.D., Paranjpe A. «Locating the MB2 canal in relation to MB1 in maxillary first molars using CBCT imaging». Aust Endod J. 2020;46:184–190. doi: 10.1111/aej.12414.
- De Oliveira LO, Silva MHC, Bastos HJS, de Jesus Soares A, Frozoni M. «The impact of a dental operating microscope on the identification of mesiolingual canals in maxillary first molars». Gen Dent. 2019;67:73–5.
- Domark JD, Hatton JF, Benison RP, Hildebolt CF. «An ex vivo comparison of digital radiography and cone‑beam and micro computed tomography in the detection of the number of canals in the mesiobuccal roots of maxillary molars». J Endod. 2013 Jul;39(7):901–5. doi: 10.1016/j.joen.2013.01.010.
- Mouzinho-Machado S, Rosado LDP, Coelho-Silva F, Neves FS, Haiter-Neto F, de-Azevedo-Vaz SL. «Influence of voxel size and filter application in detecting second mesiobuccal canals in cone-beam computed tomographic images». J Endod. 2021 Sep;47(9):1391–7. doi: 10.1016/j.joen.2021.06.011.
- Aung NM, Myint KK. «Diagnostic accuracy of CBCT for detection of second canal of permanent teeth: a systematic review and meta-analysis». Biomed Res Int. 2021 Jul 20;2021:1107471. doi: 10.1155/2021/1107471.

DRA. ANA KARINA COURT PINTO:
- Odontóloga de la Universidad Central de Venezuela (UCV).
- Especialista en Endodoncia UCV.
- Jefa de la Cátedra de Radiología FO UCV.
- Conferencista Nacional.
- Autora de artículos científicos.
